Розділи сайту
Вибір редакції:
- Де взяти руни. Виготовлення рун. Техніка виготовлення наборів з дерева
- Як правильно проводити очищення організму рисом
- Липа: її корисні властивості і протипоказання
- Тринадцятий місячний день: поради астролога в день відплати
- Рейки: самостійне навчання, вправи, техніки і принципи
- Навчання першого ступеня рейки
- Якого числа будуть 16 місячна доба
- За що відповідає місяць в ведичної астрології?
- "Сакральний" сенс чисел в віруваннях і навчаннях
- Дихання вогню в йозі користь і шкода
Реклама
| Причини аритмії серця, симптоми і лікування. Серцева аритмія Аритмія симптоми і лікування |
|
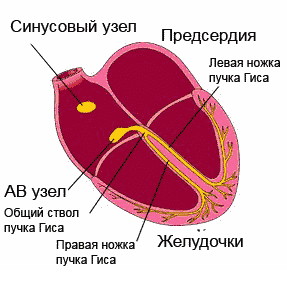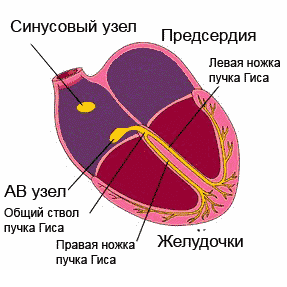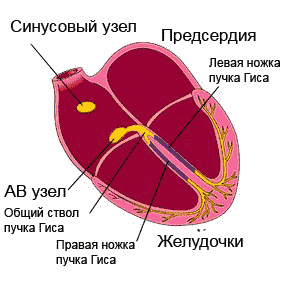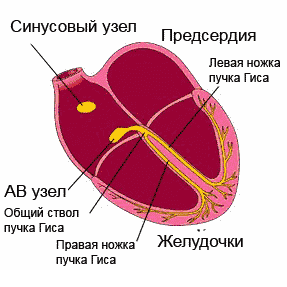
Аритмія не є окремим захворюванням. Це симптом різних патологічних станів, який характеризується порушенням серцевого ритму. Частоту народження патології оцінити неможливо, так як багато проходять безсимптомно. Найпоширеніші види - екстрасистолії і миготлива аритмія. причини аритміїСерце складається з 4 порожнин: двох передсердь і двох шлуночків. У нормі імпульс виходить з синусового вузла, розташованого в правому передсерді. Ці дві камери скорочуються. Потім імпульс через предсердно-шлуночковий вузол поширюється на шлуночки. Після їх скорочення кров по аорті та іншим судинах надходить до внутрішніх органів. Незалежно від причини виділяють такі різновиди аритмій:
Основна причина аритмії - структурні зміни серцевого м'яза (міокарда). Цей стан розвивається при таких патологіях:
Найпоширеніші Некардіогенний захворювання, які призводять до зриву ритму:
Внесердечние патології призводять до порушення водно-електролітного балансу, гормональної регуляції ЧСС, кислотно-лужної рівноваги. Фактори ризикуВедучи здоровий спосіб життя, займаючись спортом, дотримуючись дієти і приймаючи ліки тільки за призначенням лікаря, людина знижує ризик розвитку аритмії. У зоні ризику знаходяться люди з ожирінням, на цукровий діабет, Мало рухаються. Ті, хто овочам воліє жирні і смажені страви. Грає роль спадкова схильність.
Зовнішні фактори, які призводять до аритмії:
симптомиДовгий час аритмія проходить безсимптомно. Тому хворі часто звертаються до лікаря вже при наявності ускладнень. Залежно від симптомів аритмії серця, визначають тактику лікування. Найпоширеніші клінічні ознаки:
Ці симптоми неспецифічні, можуть виникнути при будь-якому захворюванні серцево-судинної системи. Клінічних проявів, характерних тільки для аритмій, не існує.
Виділяють дві групи методів постановки діагнозу:
До першої групи методів належать:
Види функціональних проб:
Якщо патології з боку серця відсутні, подальша діагностика спрямована на пошук внесердечних причин:
Ускладнення серцевої аритміїУскладнення наступають, коли зрив ритму призводить до порушення гемодинаміки (кров нерівномірно надходить до внутрішніх органів). Найчастіші ускладнення аритмій:
Найпоширеніше ускладнення - гостре порушення мозкового кровообігу(Інсульт). Через нерівномірне скорочення в камерах серця утворюються тромби. Шматочок згустку може відірватися, потрапити в кровотік і закупорити судину в головному мозку. Часто розвивається при миготливої аритмії. Лікування серцевої аритміїВикористання медикаментозних, електричних, хірургічних, фізичних методів - ось як лікувати аритмію серця. При виборі тактики терапії враховують основне захворювання, яке призвело до зриву ритму. Медикаменти, які використовуються для лікування патології, діляться по класах:
Лідокаїн ефективний при лікуванні шлуночкової тахікардії, Новокаїн використовується при передсердних порушеннях. Аміодарон підходить для обох ситуацій.
При важких, гемодинамічно значущих аритміях, які не піддаються іншим методам лікування, хворому імплантують електрокардіостимулятор. Єдина допомога при фібриляції шлуночків - екстрена дефибрилляция за допомогою спеціального апарату. Народні засобиПри легких формах аритмії (незначною тахи- або брадикардії), від неї можна позбутися в домашніх умовах народними засобами. Ефективні рецепти:
Ці рецепти також ефективні для профілактики перебоїв в роботі серця. профілактикаЗміна способу життя - основна профілактика аритмій. Людина повинна кинути шкідливі звички (куріння, вживання алкоголю). Проводити більше часу на свіжому повітрі, займатися фізкультурою.
Прогноз для життя і працездатності залежить від виду аритмії, своєчасності діагностування патології, правильності підібраного лікування. сучасна медицинапропонує широкий спектрмедикаментів і оперативних способів усунення патології. При ранньому зверненні до лікаря високий шанс повного одужання.
Найчастішими порушеннями в роботі серцево-судинної системи вважаються аритмії . Вони виникають внаслідок багатьох інших порушень в організмі. Збої в ритмі серця, а саме це і називають аритмією, часто спостерігаються і у цілком здорових людей, при цьому вони практично невідчутні, але, тим не менш, призводять до деяких ускладнень. Різновиди і симптоми аритмійНа сьогоднішній день медицина розрізняє кілька десятків аритмій, всі вони супроводжуються практично однаковими проявами. Але практично завжди симптоми аритмії це уражень або почастішання ритму серцевих скорочень, їх нерегулярність. Розрізняють декілька груп аритмій залежно від порушень роботи серця. Це порушення автоматизму, порушення збудливості, провідності і змішана група. Порушення ритму можуть бути двох видів уражень - брадикардія, І почастішання -. У першому випадку присутні такі симптоми аритмії як загальна слабкість, потемніння в очах, швидка стомлюваність, стан близький до втрати свідомості, або короткочасна втрата свідомості. При тахікардії відчувається прискорене серцебиття, задишка, загальна слабкість, швидка стомлюваність. Деякі види тахікардій ведуть до клінічної смерті, тому потрібно бути гранично уважним при прояві таких симптомів. синусова тахікардія- збільшення частоти серцевого ритму від 90до 150-180 ударів в хвилину. Обумовлено почастішання підвищенням автоматизму синусового вузла, при якому імпульси виникають з більшою частотою. У здорових людей це часто пов'язано з фізичним навантаженням, емоційною напругою, прийомом деяких ліків, кофеїну, нікотину. Нормальним вважається тимчасове почастішання при анемії, підвищенні температури, гіпотензіїта інших захворюваннях. У разі стійкого збільшення частоти серцевого ритму вище 100 ударів в хвилину, незалежно від стану неспання і спокою протягом трьох місяців його розцінюють як захворювання. при діагностиці ЕКГспостерігається тільки збільшення ритму, і немає інших відхилень. Найчастіше захворювання зустрічається у молодих жінок. Вважається, що захворювання сприяє підвищення тонусу симпатичної нервової системи. Лікування аритмії в цьому випадку в першу чергу спрямоване на усунення причини тахікардії. Якщо вона пов'язана з нейроциркулярними , Призначаються седативні препарати, бета-адреноблокатори. У разі серцевої недостатності застосовують серцеві глікозиди. синусова брадикардія- уражень частоти серцевого ритму нижче 60 ударів за хвилину. За своєю природою таке уражень не є патологією, часто зустрічається у здорових людей, особливо добре тренованих фізично. Але в разі якщо виявляються такі симптоми аритмії як запаморочення, задишка, потемніння в очах, втрата свідомості її розцінюють як захворювання. Виникнення брадикардії може бути пов'язано з, підвищенням внутрішньочерепного тиску, вірусними захворюваннями. Основною причиною вважається первинне ураження синусового вузла внаслідок підвищеного тонусу парасимпатичної нервової системи. Лікування аритмії в цьому випадку проводять медикаментозно, призначенням, ізопротенола, і проводять електрокардіостимуляції. При відсутності клінічних проявів уражень ритму серцебиття не потребує лікування. синусовааритмія- ритм серцебиття, при якому чергуються періоди почастішання і уражень. Найчастіше зустрічається дихальна аритмія, при якій частота збільшується на вдиху і зменшується на видиху. Захворювання обумовлене нерівномірним виникненням імпульсу, що пов'язано з коливаннями тонусу блукаючого нерва, а також змінами кровонаповнення серця при диханні. Часто виникає як супутнє захворювання при нейроциркуляторна дистонія і різних інфекційних захворюваннях. При діагностиці на ЕКГ відзначаються тільки періодичне вкорочення і подовження інтервалів R-R, періодичність яких пов'язана з фазами дихання. Всі інші показники в нормі так як проходження імпульсу в провідний системі не порушено. Синдром слабкості синусового вузла обумовлений ослабленням або припиненням роботи синусового вузла. Може виникати внаслідок ішемії області вузла, міокардиту, кардіоміопатії, інфільтративного ураження міокарда. У деяких випадках синдром може бути вродженою особливістю провідної системи. У разі припинення роботи синусового вузла включається захисна функція провідної системи, і імпульси подає атріовентрикулярний вузол. При такій роботі провідної системи ритм серця сповільнюється, але синусовий вузол стає неробочим дуже рідко, частіше він працює з тривалими перервами. Під час активації головного вузла, АВ-вузол не припиняє подавати імпульси і виникає значне почастішання ритму серця. характерною особливістюзахворювання є короткочасне завмирання серця, що у багатьох хворих не супроводжується неприємними відчуттями, синоаурикулярная блокада, що має такі ж ознаки, є однією з форм цього синдрому. При такій роботі серця можуть з'являтися ознаки недостатнього кровопостачання мозку, серцева недостатність. При цьому захворюванні часто синусова брадикардія поєднується з пароксизмами тахісистолічних і ектопічних аритмій. може проявлятися миготлива аритмія, При роботі атріовентрикулярного вузла. У деяких випадках хворі не потребують лікування. Електрокардіостимуляцію проводять тільки при ознаках порушення кровопостачання важливих для життя органів. Хворим протипоказані препарати, що застосовуються при тахікардії і брадикардії, так як при частій зміні ритму вони можуть посилювати компоненти синдрому. Основне лікування направляється на усунення причин захворювання.
Екстрасистолія може розглядатися як синдром при легких, вогнищевих формах міокардиту. розрізняють передсердні, атріовентрикулярна, шлуночковіекстрасистоли в залежності від імпульсів викликають скорочення. Джерел імпульсу може бути кілька або один так розрізняють монотопні і політопние екстрасистолії. За частотою поділяють одиничні екстрасистолії до 5 в хвилину, множинні - більше 5 за хвилину, парні та групові. Лікування екстрасистолії при органічних ураженнях серця не проводять антиаритмічними препаратами, так як після припинення їх прийому синдром повертається. При цьому відзначено збільшення смертності майже в три рази. Бета-блокатори при лікуванні також викликають небезпечні для життя ускладнення, і не приносять результату. Лікування слід направляти на усунення захворювання викликав екстрасистолію. пароксизмальнатахікардія- це різкий напад прискореного серцебиття з частотою ритму від 130 до 200 ударів на хвилину. Напади можуть тривати від кількох секунд, до декількох діб. Виникає захворювання внаслідок появи вогнища збудження, яким може стати будь-який з відділів провідної системи, його клітини генерують імпульси з великою частотою. розрізняють предсерднуюі желудочковуюпароксизмальную тахікардію залежно від розташування вогнища генеруючого імпульси. Передсердна пароксизмальнатахікардія виникає внаслідок того, що минає кисневого голодування серця, ендокринних порушень, порушення кількості електролітів в крові. Джерелом імпульсів стає атріовентрикулярний вузол. Симптоми аритмії в цьому випадку полягають в частому серцебитті, неприємних відчуттях в грудях, які можуть переходити в задишку і. У деяких випадках напад може бути викликаний порушенням роботи вегетативної нервової системи. При цьому відбувається підвищення артеріального тиску, озноб, відчуття браку повітря, грудки в горлі, рясне і після нападу. На звичайній кардіограмі такі напади бувають практично непомітними, через свою короткочасність. Шлуночкова пароксизмальна тахікардія виникає внаслідок гострої і хронічної формиішемічної хвороби серця, трохи рідше кардіоміопатії, пороком серця, запальних захворювань серцевого м'яза. У 2% пацієнтів виникає від передозування або тривалого прийому серцевих глікозидів. Імпульси виникають в шлуночках або міжшлуночкової перегородки. Захворювання може бути небезпечним, так як переходить в фібриляцію шлуночків. При цьому скорочується не вся м'яз шлуночка, а тільки окремі волокна в безладному ритмі. При такому ритмі серце не може виконувати свою функцію, так як відсутні фази систоли і діастоли. Лікування пароксизмальної тахікардії шлуночкової форми проводять препаратом липокаин. Призначаючи його внутрішньом'язово і внутрішньовенно, в разі коли ефект не досягається його замінюють, рітміленом ,. Якщо напад стався вперше пацієнту підбирають арітміческій препарат під контролем холтерівського моніторування. При передсердній формі лікування залежить від захворювання викликало аритмію. Порушення провідності. Збільшення провідності імпульсів називають синдром Вольфа-Паркінсона-Вайта, Або синдром WPW. Він характеризується раптово виникають тахікардія внаслідок наявності в м'язах серця додаткових провідних шляхів. Найчастіше синдром є вродженим пороком серця. При нападах у хворого різко знижується артеріальний тиск, З'являються запаморочення, слабкість, можлива втрата свідомості. Лікування при синдромі WPW проводять за допомогою ендоваскулярної рентгенохірургії. За допомогою спецобладнання додаткові провідні шляхи руйнується, що веде до повного одужання пацієнта. Госпіталізація після такого втручання досить короткострокова всього 3 дні. Але лікування залежить від якості обладнання і професіоналізму персоналу, таких установ небагато. синоаурикулярная блокада- порушення проведення імпульсу від синусового вузла до передсердь, при якому виникає серцева пауза. Захворювання зустрічається рідко, воно виникає внаслідок підвищеного тонусу блукаючого нерва або ураження синоаурикулярной області передсердь. Може спостерігатися у хворих з органічними змінами міокарда передсердь, але іноді виявляється і у здорових людей. Розрізняють три ступені захворювання. Перша ступінь це уповільнення переходу імпульсу від вузла до передсердь, друга - блокування деяких імпульсів, і третя ступінь повне блокування імпульсів. Причинами синоаурикулярной блокади можуть бути такі захворювання як атеросклероз правої коронарної артерії, запальні і склеротичні зміни в правому передсерді, міокардит. При цих відхиленнях можуть виникати безпосередні причини блокади, коли імпульс не виробляється в синусовомувузлі, або його сила недостатня для деполяризації передсердь, імпульс блокується. Симптоми аритмії проявляються при блокаді другого ступеня це відчуття перебоїв в роботі серця, відчуття браку повітря, слабкість, запаморочення. При третього ступеня блокади або коли відбувається кілька випадінь ритму поспіль, виникає заміщає ритм. Синоаурикулярная блокада є однією з небезпечних форм слабкості синусового вузла. Може привести до ішемії мозку з синдромом Морганьї-Едему-Стокса. При наявності стійкою брадикардії призначається ін'єкція атропіну підшкірно, , , Новодрін, стероїдних гормонів. внутрішньопередсердну блокада- порушення проходження імпульсу по передсердя, виникає з тих же причин що і синоаурикулярная. Також розрізняють три ступені: перша характеризується уповільненням проведення, друга - періодично виникають блокуванням провідності імпульсу до лівого передсердя, третя відрізняється повним блокуванням імпульсу і передсердній дисоціацією. - порушення провідності атріовентрикулярного вузла, при якому затримується імпульс з передсердь в шлуночки. Розрізняють три ступені блокади, при цьому розділяючи другий ступінь на два підтипу. Окремо розглядається штучна АВ блокада. При першого ступеня проходження імпульсу сповільнюється, також як і при інших блокадах першого ступеня. При другому ступені відбувається уповільнення проведення імпульсу з частковим блокуванням, що характеризується випаданням ритму серцевих скорочень. АВ блокаду типу Мобитца I спостерігають у спортсменів, при прийомі серцевих глікозидів, адреноблокаторів, антагоністів кальцію, , , При, при міокардитах. АВ блокаду типу Мобитца II спостерігають на тлі органічного ураження серця. Симптоми аритмії характеризуються нападами Морганьї-Адамса-Стокса, а також такими ж симптомами, як і синусова брадикардія. При третього ступеня відбувається повна блокада імпульсів, при якій передсердя і шлуночки скорочуються незалежно один від одного.
Блокада ніжок пучка Гісаце порушення проведення надшлуночкових імпульсів по одній або обох з ніжок, локалізується як в ніжках, так і в їх розгалуженнях. При повному або частковому блокаді однієї з ніжок імпульс збудження впливає на обидва шлуночка, через неушкоджену ніжку. При цьому спостерігається роздвоєння тонів серця. повна блокадаобох ніжок призводить до блокади серця. Захворювання, обумовлене фіброзними процесами, які пов'язані коронаросклерозом, обмеженим міокардитом, який в свою чергу пов'язаний з осередкової інфекцією. Блокада лівої ніжки зустрічається при аортальних вадах і, а правою - при вроджених і мітральних пороках серця. Змішана група аритмій.До цієї групи аритмій відносять порушення ритму, які мають симптоми і клінічні прояви інших порушень. Найбільш поширена форма надшлуночкової аритмії - . Найчастіше таке порушення носить назву - миготлива аритмія. Характерно хаотичне скорочення передсердь з частотою 400-600 за хвилину, без координації з шлуночками. Так як АВ-вузол здатний пропускати лише 140-200 імпульсів в хвилину, відбувається нерегулярне скорочення шлуночків схоже на мерехтіння. Синусовий вузол втрачає свою здатність контролювати частоту і синхронність імпульсів. Порушення підвищує ризик утворення тромбів, які в свою чергу можуть бути причинами. Перехід пароксизмальної форми аритмії в постійну форму призводить до розвитку серцевої недостатності. Виявляється миготлива аритмія різким почастішанням серцебиття, відчуттям перебоїв в серці, загальною слабкістю, нестачею повітря, болями в грудях і панічним почуттям страху. Напади можуть проходити самостійно без прийому ліків і протягом декількох секунд або хвилин, але часто вони можуть тривати досить довго і потребують медичної допомоги. Розвивається порушення при електричних і структурні зміни в передсердях, що часто відбувається з віком. Розвиток аритмії провокують органічні захворюваннясерця, перенесені операції на відкритому серці, захворювання щитовидної залози, артеріальна гіпертонія, а також зловживання алкоголем. Порушення може носити характер нападів або бути постійним. Напади купируют за допомогою медикаментів або електричних методів регулювання ритму. При постійній формі хвороби потрібен постійний прийом медикаментозних препаратів. Крім медикаментозної терапіїзастосовується і радикальне лікування. Воно полягає в радіочастотної ізоляція легеневих вен. Ефективність цього методу 50-70%, але з огляду на його складність і дорожнечу, операції проводяться вкрай рідко. Також може проводитися штучна атріовентрикулярна блокада третього ступеня, після якої імплантується постійний електрокардіостимулятор. Такий метод не усуває саме порушення, але робить його невідчутним для людини. Причини виникнення аритмійПричини аритмій вельми різноманітні, але всі їх можна поділити на дві великі групи: порушення провідної системи серця і первинні захворювання, які сприяють появі аритмії. Тому причини аритмій ми розглянемо в розрізі цих груп чинників. Порушення провідної системи серця.Нормальний ритм серця забезпечує правильне кровообіг в організмі, тим самим даючи можливість правильно працювати всім органам і системам. Цей ритм забезпечує провідна система серця, яка утворюється з мережі спеціалізованих вузлів. Кожен такий вузол складається з скупчення високоспеціалізованих клітин, які створюють і проводять електричні імпульси по певним пучків і волокнам. Саме ці імпульси змушують м'язи передсердь скорочуватися, задаючи необхідну частоту, синхронності та рівномірність їх роботи. Головний вузол провідної системи серця розташовується у верхній частині правого передсердя. Його називають синусовим вузлом або вузлом Кіс-фляк . Він контролює серцеві скорочення в залежності від активності людини, часу доби, його нервового збудження. Імпульси, що виникають в синусовому вузлі, проходять через передсердя, викликаючи їх скорочення до передсердно-шлуночкового вузла. Цей вузол носить назву атріовентрикулярного вузлаі розташовується на кордоні передсердь і шлуночків. Він також при необхідності може створювати імпульси, але при нормальній роботі провідної системи цей вузол уповільнює імпульси, поки передсердя скоротяться, перегнавши кров в шлуночки. Після чого передає їх по проводять тканинам, званим пучком Гісадалі в шлуночки, викликаючи їх скорочення. Пучок Гіса поділяється на два відгалуження складаються з волокон Пуркіньє провідних кожен до свого шлуночку, забезпечуючи синхронність їх роботи. Після скорочення серце відпочиває і знову цикл повторюється. Ритм в межах 60-80 ударів в хвилину називають синусовим ритмомі це є нормальною роботою серця і провідної системи. Будь-який інший ритм, що відрізняється від нормальної кількості ударів, називають - аритмією. Це може відбуватися при порушенні імпульсів в одному з вузлів або порушенням провідності на будь-якій ділянці. спостерігається в 17% порушень ритму, але частіше спрацьовує захисна функція провідної системи і роботу серця задає інший вузол. Захворювання, що сприяють аритмій.Часто аритмії виникають внаслідок порушень в організмі людини або захворювання провокують ці порушення. Підвищення в крові рівня адреналіну, гормону підшлункової залози або падіння рівня цукру в крові може сприяти порушенням ритму серця. Порушення водно-сольового обміну, при якому в крові змінюється рівень калію, натрію, кальцію і магнію, кислотно-лужного балансу, коли змінюється рівень кисню і вуглекислого газу в крові, також провокують захворювання. Аритмії виникають при захворюваннях серцево-судинної системи - атеросклерозі, серцевій недостатності, пороках серця. Свій внесок в порушення ритму серця так само вносить і спосіб життя. Аритмія стає наслідком інтоксикації при зловживанні алкоголем, курінні, вживанні, частому і безглуздому прийомі ліків. Останній фактор часто спостерігається у людей займаються самолікуванням і тим більше самодіагностикою захворювань. діагностика аритмії
Якщо не ЕКГ, ні холтерівське моніторування не фіксує захворювання, проводиться більш складна діагностика аритмії, при якій визначаються фактори, що викликають її виникнення. Це дає можливість визначити механізм її виникнення. До таких досліджень відносять черезстравохідну стимуляцію серця. Метод використовується при підозрі на синдром слабкості синусового вузла, для уточнення діагнозу і призначення правильного профілактичного лікування, При підозрі на синдром WPW, приховану коронарну недостатність, при неможливості діагностики ішемічної хвороби серця іншими методами. Дослідження полягає в нав'язуванні ритму через спеціалізований електрод, який вводиться як звичайний зонду і закріплюється в стравоході. Також для виявлення аритмій проводять тилт - тест. Він дозволяє виявити причину непритомних станів. При проведенні тесту пацієнта з горизонтального положенняпризводять в вертикальне, з різною силою інтенсивності. Тест провокує непритомний стан, а проводиться під час обстеження контроль серцевого ритму і рівня артеріального тиску дає можливість визначити причину втрати свідомості. внутрисердечное(Инвазивное) електрофізіологічне дослідження вважається найбільш інформативним дослідженням електрофізіологічних властивостей серця і провідної системи. Така діагностика аритмії застосовується при уточненні локалізації атріовентрикулярної блокади, характеру тахікардій та інших відхилень. Дуже важливим залишається це дослідження при виборі хірургічного лікуванняі імплантуються електрокардіостимуляторів. У деяких випадках внутрисердечное електрофізіологічне дослідження використовують для купірування важких аритмій. Обстеження проводять тільки в спеціально обладнаних лабораторіях, так як цей метод досить ризикований. Для його проведення пунктируют основну вену плеча, або стегнову вену. Під рентгенівським контролем в праві відділи серця вводять електроди-катетери, і проводять дослідження. Профілактика і лікування аритміїДля профілактики раптової серцевої смерті направлено лікування або купірування аритмій. Для цього призначається терапія антиаритмічними препаратами, проводиться абляція провідних шляхів серця, імплантація кардіостимуляторів. Практично будь-яке лікування аритмії направляється на профілактику її повторних появ і усунення супутніх захворювань, які найчастіше і є причинами аритмії. На сьогоднішній день існує тільки один надійний спосіб усунення небезпечних для життя аритмій. Це терапія за допомогою імплантованих кардіовертерів-дефібриляторів, ефективність цього методу становить 99%, що знижує рівень смертності від ішемічної хвороби серця і після інфаркту міокарда. Крім цього така терапія дає можливість пацієнтам жити повноцінним життям, не обмежуючи їх фізичні можливості. докторалікиУскладнення при аритміїДеякі види аритмій супроводжуються гострою або хронічною серцевою недостатністю, при яких відбувається різке падіння артеріальний тиск,. це шлуночкові тахікардії, миготлива аритмія, тріпотіння передсердь. Повна АВ блокада і фібриляція шлуночків призводять до зупинки серця і клінічної смерті. Раптова серцева смерть- природна смерть внаслідок патології серця. Цьому передує гостра симптоматика захворювання серця, втрата свідомості протягом години. Але при цьому час настання смерті несподіване. У 83% випадків раптової серцевої смерті пов'язані з ішемічною хворобою серця та інфарктом міокарда. Впливають на розвиток ускладнень і в подальшому призводять до летального результату фібриляція шлуночків, шлуночкова тахікардія, захворювання коронарних судин. Дієта, харчування при аритміїСписок джерел
самий небезпечний видпорушення серцевого ритму. Вона небезпечна не тільки неприємними відчуттями серцевих перебоїв, задишкою і болями в області грудей, але і небезпечним застоєм крові, в результаті якого в судинах серця утворюються згустки - тромби. Прикріплений до судинної стінки, вони закупорюють кров'яне русло, перешкоджаючи нормальному кровотоку. Але найстрашніше відбувається, коли цей згусток відривається від стінок судин і разом з потоком крові через шлуночки серця надходить в аорту, а потім - в головний мозок. Настає кардіоемболічний інсульт, руйнівні наслідки якого викликають масштабні пошкодження мозку. перевірте себеПри різних порушеннях серцевого ритму спостерігаються:
Пам'ятка пацієнтуРозрізняють такі порушення ритму:
До речіПри раптовому збільшенні частоти серцевих скорочень ефективні такі прийоми:
При відсутності ефекту від вагусних прийомів призначається лікарська або електроімпульсна терапія. При урежении частоти серцевих скорочень лікування повинно бути спрямоване на основне захворювання. У важких випадках (особливо при синдромі слабкості синусового вузла) буває показана тимчасова або постійна електрокардіостимуляція (установка штучного водія ритму).
Пам'ятайте, самолікування небезпечно для життя, за консультацією з приводу застосування будь-яких лікарських препаратівзвертайтеся до лікаря. Аритмія, як правило, не є самостійною хворобою. Вона часто присутня, як симптом, який свідчить про появу багатьох патологічних станів: часом - незначних, а часом - досить глибоких змін, властивих для серйозних захворювань серцево-судинної системи. Аритмія серця, що виникла вперше, дуже лякає людей, навіть якщо вона сама по собі і не є небезпечною. Скажімо, рідкісна екстрасистолія, що носить, в общем-то, нешкідливий характер, може давати неприємні відчуття, при яких людині здається, що його серцева діяльність просто зупинилася. Серце завмирає, а потім відновлює роботу ... А раптом не відновить? Форми аритмії, які не загрожують здоров'ю і життю, проте, підлягають лікуванню, Поряд з небезпечними аритміями, якщо вони заважають людині жити і працювати. Однак читачеві, ймовірно, захочеться дізнатися про причини виникнення порушень серцевої діяльності, адже багато аритмії здатні закінчитися смертю хворого. Небезпечно і не дужеБільшість людей під аритмією має на увазі безладні скорочення серцевого м'яза ( «серце б'ється, як захоче»). Однак це не зовсім так. Лікар цей термін використовує при будь-якому порушенні серцевої діяльності (уражень або почастішання), тому види аритмій можна представити таким чином:
Аритмія, серцеві скорочення і їх фіксація на ЕКГ на прикладі миготливої
Загальні причини порушення ритмуОсновою формування аритмій служить відсутність нормальних умов для освіти збудження або перешкоди на шляху його поширення. Крім цього, порушення ритму часто обумовлено зміною основних функціональних обов'язків серця (автоматизм, збудливість, провідність). Причинами порушень (або їх поєднань) можуть стати і викликати аритмію наступні фактори:
Мерехтіння і тріпотіння передсердьДеякі люди називають миготливу аритмію мерехтливої, що, в общем-то, хоч і не дуже правильно, але цілком зрозуміло, оскільки додається визначальне слово «аритмія» і лікар (або інтернет) завжди знає, про що йде мова. До речі, така ж ситуація складається і з словом «синусная, синусний» (замість синусова, синусовий), але, якщо людина в пошуках своєї хвороби, хвилюючись, буде шукати «синусний вузол», то інтернет-пошуковик його, напевно, направить в потрібне русло і видасть необхідну інформацію, так що страшного в таких помилках немає нічого. Це маленький відступ, тепер по темі аритмій.
Миготлива аритмія (МА) по частоті виникнення слід відразу за екстрасистолією і тримає 2 місце за поширеністю. Вона характеризується формуванням збудження і скорочення тільки в окремих ділянках (волокнах) передсердя, коли ці процеси відсутні в цілому. таке хаотичне і безладне збудження окремих волокон перешкоджає проходженню імпульсівв атріовентрикулярний вузол, а також в шлуночки, до яких поодинокі імпульси все ж добираються, викликають там збудження, яке відповідає безладними скороченнями. Залежно від того, як часто відбуваються подібні події, виділяють 2 види МА:
За частотою серцевого ритму розрізняють 3 форми миготливої аритмії:
На ЕКГ при МА зубець Рне реєструється, тому що немає збудження передсердь, а визначаються тільки передсердні хвилі f(Частота 350-700 в хвилину), які відрізняються нерегулярністю, відмінністю форми і амплітуди, що надає електрокардіограмі своєрідний вид.
Причиною МА можуть бути:
Лікування.Про таблетках і інших лікарських формах при тріпотіння і мерехтіння шлуночків мова вже йти не може, оскільки необхідна негайна. Крім цього, реанімаційними заходами передбачено забезпечення:
Прогноз таких станів, як правило, несприятливий, але, особливо, подібна ситуація небезпечна для хворих, що мають виражену серцеву недостатність або, тобто, виникнення тріпотіння і мерехтіння шлуночків на тлі цієї патології всі зусилля медиків робить марними. Однак якщо вищезгадані патологічні станивідсутні, то своєчасна і інтенсивна реанімація може увінчатися успіхом і людина буде пожвавлений. Блокади (порушення провідності)
Найбільш часті місця локалізації блокад:
Залежно від швидкості проведення імпульсів розрізняють 3 ступеня блокад:
Порушення провідності, що викликають збій в серцевому ритмі, поділяють за місцем їх виникнення:  Атріовентрикулярна блокада може створювати загрозу життюАтріовентрикулярна блокада, будучи наслідком органічних ураженьсерця, сама дає ще гірші ускладнення, в результаті яких значно зростає небезпека летального результату. Якщо атріовентрикулярнаблокада 1 ст. лікується шляхом впливу на основне захворювання, то АВ блокада може переходити в повну, що порушує кровопостачання життєво важливих органів, що призводить до розвитку серцевої недостатності. А це вже поганий наслідок, тому лікування відкладати не можна, хворого госпіталізують і призначають препарати, що стимулюють серцеву діяльність в ін'єкційних розчинах з постійним наглядом за станом пацієнта. якщо брадикардія різко виражена, відзначається тяжка серцева недостатність, хворому в екстреному порядку імплантують штучний водій ритму.
Ще гірших наслідків можна очікувати від атріовентрикулярної блокади 3 ступені - повної поперечної блокади. Оскільки проведення імпульсів від передсердь до шлуночків через АВ вузол повністю відсутня, вони починають порушуватися і скорочуватися, як доведеться (незалежно один від одного). Якщо пульс стає нижче 20 уд / хв, можна спостерігати періодичну втрату свідомості, що супроводжується судомами, які виникають в результаті ішемії мозку.Це явище носить назву нападів Адамса-Морганьї-Стокса, Вважається вкрай тяжким наслідком і вимагає негайних реанімаційних заходів. В іншому випадку швидко настає смерть. Складний випадок - синдром слабкості синусового вузлаЦя патологія вік не вибирає, однак воліє певні умови:
Процес радіочастотної абляції
Після абляції: хаотичні імпульси не можуть потрапляти в порожнину передсердя Поменше таблеток? А що натомість?Можна спробувати лікувати аритмію в домашніх умовах, але при цьому пам'ятати, що аритмія аритмії - різниця. Деякі форми навіть медикаментозне лікування не бере, але в нескладних випадках, можливо, і допоможе сила рослин.Тільки не слід посилатися на факт, що протиаритмічних препаратів готують на основі рослин (Конвалія, наперстянка, беладона). Такими ліками в домашніх умовах точно не можна лікуватися.Вони отруйні і застосовуються тільки в мікродозах і можуть бути зроблені виключно фармацевтичною промисловістю.
Багато «початківці» хворі в якості народного кошти дуже хвалять глід.Він тепер і в таблетках є (до речі, вони досить приємні на смак) і в краплях в аптеці продається. Найпростіший спосіб купити по бульбашки глоду, пустирника і валеріани (спиртові розчини!), Змішати їх і приймати по чайній ложечці тричі на день за півгодини до їди. Спокій - забезпечено, а заодно, дасть Бог, і аритмія стихне.
Тим, кому за певними обставинами спиртові настоянкипротипоказані, краще готувати ліки з інших народних средств.Напрімер:
Лук з яблуком теж, кажуть, непоганий народний засіб: завжди доступне, просте в приготуванні і на смак нічого:
Або ось ще народний рецепт, Дуже хороший для літнього періоду. У кого є дача - ліки на городі росте:
Чудово, якщо за допомогою народних засобів, про аритмію забудеться, але якщо вона все ж буде продовжувати докучати, то з цією проблемою потрібно йти прямо до лікаря, щоб з'ясувати її походження, ступінь небезпеки і підібрати лікування. Відео: телепрограма про аритмію
Відео: фахівець про аритміях
Кожній людині властивий свій власний серцевий ритм, Він може бути швидше або повільніше ніж у інших, але зазвичай він від 60 до 90 ударів в хвилину. Це залежить від багатьох факторів: вік, стать, статура, стан здоров'я. Також в залежності від вашого виду діяльності він може змінюватися. Якщо ваш організм відчуває фізичні навантаження, такі як робота, біг, ходьба, плавання ваш пульс частішає, і навпаки, коли ви відпочиваєте, лежите, читаєте, він сповільнюється, але завжди залишається в нормі допустимих меж. Якщо вам поставили діагноз «Серцева аритмія» означає, ваш серцевий ритм не є нормальним для вас. Серцева аритмія, це медичний термінщо означає порушення освіти або проведення електричного імпульсу в серцевому м'язі, це означає, що нормальна робота вашого серця порушена через неправильну роботу вашої провідної системи серця. Анатомія і фізіологія серцяВаше серце поділене на дві основні частини, ліву і праву, які розділені перегородкою. У кожній частині є передсердя (ліве передсердя - ЛП, праве передсердя - ПП), яке збирає кров і проштовхує її в шлуночок (лівий шлуночок - ЛШ, правий шлуночок - ПЖ) який в свою чергу проштовхує кров в судини. Праве передсердя проштовхує кров в легені, а лівий шлуночок в усі інші органи.Що таке провідна система серця? Провідна система серця являє собою свого роду «електричну систему» або «електричну мережу» яка складається з:
 Всі ці структури складаються зі спеціальних нервово-м'язових клітин, і називаються провідною системою серця. При будь-яких порушеннях в цілісності цієї системи, злагоджений механізм роботи порушується, і з'являються збої в серцевому ритмі. Всі ці структури складаються зі спеціальних нервово-м'язових клітин, і називаються провідною системою серця. При будь-яких порушеннях в цілісності цієї системи, злагоджений механізм роботи порушується, і з'являються збої в серцевому ритмі. причини аритмійПричин викликають серцеві аритмії досить багато, починаючи від самих банальних як наприклад велике навантаження в тренажерному залі і закінчуючи серйозними захворюваннями серця. Спробуємо розібратися з основними більшістю причин.Аритмії можуть з'явитися у фізично здорових людей, причини викликають їх наступні:
Препарати, що викликають аритмію
Захворювання та патологічні стани викликають аритмію
Види серцевих аритмійВсі існуючі аритмії можна розділити на дві основні групи: тахікардії (частота скорочень яких більше 100 в хвилину) і брадикардії (частота скорочень яких менше 50 в хвилину) а також їх похідні.Брадикардія - це порушення серцевого ритму, коли частота серцевих скорочення знижена (нижче 60 ударів в хвилину), при такому типі аритмій серце не може прокачувати достатнє для організму кількість крові. До цього порушень серцевого ритму відносяться такі види брадикардий:
 тахікардія- це порушення серцевого ритму, коли частота серцевих скорочень збільшена (більше 90 ударів в хвилину). тахікардія- це порушення серцевого ритму, коли частота серцевих скорочень збільшена (більше 90 ударів в хвилину). Існують тахікардії двох типів: суправентрикулярні (надшлуночкові) і вентрикулярні (шлуночкові). суправентрикулярні тахікардії- проявляються швидким скороченням передсердь.
симптоми аритмій при брадикардії(Уповільнення серцебиття) може і не бути ніяких симптомів крім зниження частоти серцевих скорочень нижче норми, але можуть і з'являтися такі симптоми: при брадикардії(Уповільнення серцебиття) може і не бути ніяких симптомів крім зниження частоти серцевих скорочень нижче норми, але можуть і з'являтися такі симптоми:
Діагностика серцевих аритмій електрокардіографія(ЕКГ) - будь-які порушення ритму, які мають місце у вашому серці будуть виявлені при проведенні даної процедури, якщо вони мають місце в момент проведення. Це дослідження є базовим і обов'язковим для будь-якого пацієнта кабінету кардіолога. електрокардіографія(ЕКГ) - будь-які порушення ритму, які мають місце у вашому серці будуть виявлені при проведенні даної процедури, якщо вони мають місце в момент проведення. Це дослідження є базовим і обов'язковим для будь-якого пацієнта кабінету кардіолога. Холтер - електрокардіографія(Холтер - ЕКГ) – будь-які порушення ритму, які відбуваються протягом доби будуть відображені при проведенні даної процедури. Даний метод дослідження є проведення ЕКГ через невеликі інтервали часу, для цього використовується маленький портативний кардіограф. перевага даного методув тому, що можна виявити можливі причиниспровокували напад аритмії, або визначити роботу серця при виконанні звичайних щоденних процедур так як моніторинг проходить протягом 24 годин. Тілт-тест(Tilt-table) або тест на поворотному столі - це дослідження використовується в тих випадках, коли у вас є безпричинні втрати свідомості. Тест полягає в тому, що вас закріплюють на спеціальному столі, який може бути нахилений в різні позиції. Під час процедури буде вимірюватися ваше артеріальний тиск і кардіограма. Вам введуть внутрішньовенний катетер і можуть вводити різні ліки викликають ті чи інші реакції (нудоту, біль в шлунку, слабку головну біль, Серцебиття), ці реакції є короткочасними, також під час процедури буде змінюватися положення столу в просторі, відповідно і ваше (з горизонтального в вертикальне). Процедура проводиться для визначення тих медикаментів або варіантів стану організму, при яких може насупити стан близький до втрати свідомості або точну причину виникнення аритмії. Дана процедура може займати від 30 хвилин до 2 годин. стрес тест(Stress test) - використовується для визначення максимально допустимого рівнянавантаження на серце і для виявлення різних аритмій, зазвичай проводиться у пацієнтів з ішемічною хворобою серця. Процедура представляє собою виконання вправ на біговій доріжці (використовується частіше) або на велотренажері, до вас будуть підключені датчики кардіографа і тонометра, безперервно вимірюють артеріальний тиск, частоту серцевих скорочень і кардіограму. Навантаження поступово збільшується і це дозволяє визначити, як серце справляється зі зростаючою навантаженням, а також визначаються «пороги», при яких з'являється серцева аритмія. Ехокардіографія (ЕхоКГ) -являє собою ультразвукове дослідженнясерця і одночасно електрокардіограму серця. Необхідно для визначення, будь-яких структурних порушень в серці, а також коректність його роботи. дане дослідженнядопоможе в правильному постанові діагнозу. Внутрисердечное електрофізіологічне дослідження (ВЕФІ) -дане дослідження не є обов'язковим для всіх пацієнтів, воно допомагає встановити причину виникнення найбільш складних видів аритмій. Процедура полягає у введенні спеціальних катетерів в порожнину серця. Саме дослідження полягає в тому, щоб визначити і оцінити роботу вашої провідної системи, у випадках виявлення будь-яких вогнищ викликають неправильний ритм, вони можуть бути відразу ж усунуті. Це дослідження дає величезну інформацію, про стан і роботу вашого серця. Лікування серцевих аритмій Лікування серцевих аритмій може відрізнятися в залежності від складності та типу серцевої аритмії, якщо аритмія викликана тими чи зовнішніми чинниками, будь то куріння, вживання великої кількості кави, алкоголю, енергетичних напоїв, перевтома, часті стреси, часті переїдання, слід виключити або зменшити їх вживання , поміняти спосіб життя. У випадку з більш складними типами аритмії необхідно коректне медикаментозне лікування або навіть в деяких випадках хірургічне втручання. Але також не варто забувати, що займатися самолікуванням не варто ні в якому разі, так як може тільки погіршити ваше стан! Лікування серцевих аритмій може відрізнятися в залежності від складності та типу серцевої аритмії, якщо аритмія викликана тими чи зовнішніми чинниками, будь то куріння, вживання великої кількості кави, алкоголю, енергетичних напоїв, перевтома, часті стреси, часті переїдання, слід виключити або зменшити їх вживання , поміняти спосіб життя. У випадку з більш складними типами аритмії необхідно коректне медикаментозне лікування або навіть в деяких випадках хірургічне втручання. Але також не варто забувати, що займатися самолікуванням не варто ні в якому разі, так як може тільки погіршити ваше стан! Медикаментозне лікування полягає в застосуванні таких груп препаратів: Серцеві глікозиди (дигоксин)Якщо у вас порушення серцевого ритму або серцева недостатність, то вам можуть призначити препарат дігоксин. Його призначають для того щоб поліпшити роботу серця, а саме збільшити його скоротливу здатність і уповільнити серцевий ритм. При прийомі даного препарату варто повністю спиратися на рекомендації вашого лікуючого лікаря, не варто пропускати прийом даного препарату також як і не варто приймати більше ніж це необхідно.Препарат можна приймати як до, так і після їжі. Варто уникати вживання лакриці в період вживання препарату, так як це може спровокувати порушення ритму. Також варто уникати вживання великої кількості вівсянки, молока і в цілому великої кількості зернових містять багато клітковини, так як це може стати причиною порушення всмоктуваності препарату в кишечнику. Слід бути обережним, приймаючи будь-які препарати разом з дигоксином, так як вони можуть збільшувати або зменшувати його ефект, тому варто обговорити всі можливі комбінації препаратів призначених вам, разом з вашим кардіологом. Практично всі препарати можуть мати будь-які побічні ефекти, дігоксин не виняток, тому якщо у вас під час прийому даного препарату виникло будь-які з цих симптомів: тривала втрата апетиту, розлад шлунка, нудота, діарея, слабкість, варто негайно звернутися до вашого лікуючого лікаря. Бета-блокатори - Атенолол, Метопролол, лабетолол (Нормодипін), ПропранололДані препарати використовуються при лікуванні артеріальної гіпертонії, серцевої недостатності та аритмій. Позитивний ефект у лікуванні досягається завдяки властивостям даної групи препаратів блокувати специфічні рецептори серця, і як наслідок знижувати частоту серцевого ритму, знижувати артеріальний тиск і зменшувати навантаження на серце.Дані препарати можуть вступати в реакцію з іншими препаратами, які ви вживаєте, тому перед початком прийому бета-блокаторів обов'язково проконсультуйтеся з Вашим лікуючим лікарем. Також ні в якому разі не варто самостійно припиняти лікування, знижувати або збільшувати дозу препарату, тільки за згодою і рекомендацій вашого лікуючого лікаря. Пацієнтам, які страждають астмою, Слід повідомити свого лікаря про наявність у вас даного захворювання, Так як прийом бета-блокаторів при даному захворюванні може погіршити дане захворювання. Бета-блокатори можуть викликати ряд побічних ефектів, Такі як: сонливість, втомлюваність, відчуття холоду в руках і ногах, слабкість, запаморочення, сухість у роті. Якщо ви помітили прояв будь-яких симптомів з даних, зверніться до вашого лікаря, може бути потрібно, змінити тактику лікування, переглянути дозування препарату, або використовувати який-небудь інший препарат. Блокатори кальцієвих каналів. Верапаміл, ДилтіаземЦя група препаратів використовується при лікуванні таких захворювань як артеріальна гіпертонія, ішемічна хвороба серця і аритмії. Дія даних препаратів полягає в здатності впливати на механізми, розширюють кровоносні судини. Завдяки розширенню судин, кров проходить по ним з меншим опором, і як наслідок зменшується навантаження на серце, йому легше проштовхувати кров, також ці препарати впливають на частоту серцевого ритму, сповільнюючи його.Перед вживанням даних препаратів ретельно проконсультуйтеся з Вашим лікуючим лікарем про дозах. Не варто ламати або розжовувати таблетки, так як це може порушити тривалість їх дії. Також слід уникати вживання грейпфрутів або соку з грейпфрутів, так як речовини, що містяться в грейпфрутах, можуть вступити в реакцію з препаратами та порушити період їх виділення з організму. Вам слід уникати паління (якщо ви курите), так як при курінні під час прийому блокаторів кальцієвих каналів можуть з'являтися напади тахікардії. Не варто забувати проконсультуватися з вашим лікарем про препарати, з якими можуть взаємодіяти блокатори кальцієвих каналів. Дана група препаратів може викликати такі побічні реакції: підвищене стомлення, запаморочення, печія, набряклість ніг. Якщо ви помітили, будь-які з цих симптомів, негайно повідомте вашого лікаря. Хірургічне лікування серцевої аритмії Якщо медикаментозне лікування не є ефективним, то вам можуть запропонувати в залежності від вашого типу захворювання, такі хірургічні втручання: Якщо медикаментозне лікування не є ефективним, то вам можуть запропонувати в залежності від вашого типу захворювання, такі хірургічні втручання:
|
||||
| Читайте: |
|---|
нове
- Рибина пила - найцікавіші факти
- Тобто точка перетину параболи з віссю OY має координати (0; c)
- Метод відновлення крові: чи можна точно визначити стать дитини?
- Яка відстань від Землі до космосу: км від відкритої поверхні Де межа космосу
- Причини болю в голові в різних місцях Різні болю в голові
- Причини болю в голові в різних місцях Сильні головні болі по голові
- Максим Фадєєв всіх вразив своїм результатом схуднення Співачка максим до і після схуднення
- Прислів'я та приказки про працю
- Прислів'я, що розкривають значення праці для людини
- Довідка за формою банку ощадбанку

 Дані стану підвищують ризик розвитку не тільки аритмій, а й серцево-судинних захворювань в цілому. А при прийомі кокаїну або амфетаміну людина може загинути через раптову зупинку серця в результаті шлуночкової фібриляції.
Дані стану підвищують ризик розвитку не тільки аритмій, а й серцево-судинних захворювань в цілому. А при прийомі кокаїну або амфетаміну людина може загинути через раптову зупинку серця в результаті шлуночкової фібриляції. Точне визначення причини аритмії - запорука ефективного лікування.
Точне визначення причини аритмії - запорука ефективного лікування. Електрочастотная абляція - сучасний метод лікування аритмій серця. Він використовується в медицині, коли ліки неефективні. Це малотравматичная операція, яка полягає в пропущенні струму
Електрочастотная абляція - сучасний метод лікування аритмій серця. Він використовується в медицині, коли ліки неефективні. Це малотравматичная операція, яка полягає в пропущенні струму  Порушення збудливості.Одним з найбільш частих видів аритмії є екстрасистолія. Це передчасне скорочення серця при виникненні імпульсу поза синусового вузла. Екстрасистоли, або передчасні скорочення можуть виникати як у хворих, так і у здорових людей. Нормою вважається виникнення до 200 над шлуночкових і 200 шлуночкових екстрасистол на добу. Найчастіше виникає під дією стресу, вживання кофеїну, алкоголю і тютюну. По суті такі скорочення абсолютно безпечні. Але у пацієнтів з органічними ушкодженнями серця вони можуть призводити до ускладнень.
Порушення збудливості.Одним з найбільш частих видів аритмії є екстрасистолія. Це передчасне скорочення серця при виникненні імпульсу поза синусового вузла. Екстрасистоли, або передчасні скорочення можуть виникати як у хворих, так і у здорових людей. Нормою вважається виникнення до 200 над шлуночкових і 200 шлуночкових екстрасистол на добу. Найчастіше виникає під дією стресу, вживання кофеїну, алкоголю і тютюну. По суті такі скорочення абсолютно безпечні. Але у пацієнтів з органічними ушкодженнями серця вони можуть призводити до ускладнень. Єдине лікування аритмії при атріовентрикулярних блокадах хірургічне. Проводять імплантацію постійного електрокардіостимулятора, який відновлює нормальний ритм серцевих скорочень. Показаннями до операції стають прояви брадикардії - задишка, запаморочення, непритомність, а також паузи в роботі серця, або частота серцебиття менше 40 ударів в хвилину.
Єдине лікування аритмії при атріовентрикулярних блокадах хірургічне. Проводять імплантацію постійного електрокардіостимулятора, який відновлює нормальний ритм серцевих скорочень. Показаннями до операції стають прояви брадикардії - задишка, запаморочення, непритомність, а також паузи в роботі серця, або частота серцебиття менше 40 ударів в хвилину. Найпершою діагностикою порушень серцевого ритму є їх клінічні прояви. Симптоми аритмії не схожі на прояви інших захворювань, при їх виникненні слід зробити електрокардіограму. Але діагноз може підтвердитися при реєстрації кардіограми тільки в тому випадку, якщо аритмія носить постійний або стійкий характер. У разі підозри на аритмію пароксизмальної характеру проводять цілодобову реєстрацію електрокардіограми. Цей метод діагностики називають холтерівське моніторування. Він полягає в постійній реєстрації серцевого ритму за допомогою датчиків приєднаних до компактного приладу. Іноді в добовому режимі не вдається зафіксувати порушення.
Найпершою діагностикою порушень серцевого ритму є їх клінічні прояви. Симптоми аритмії не схожі на прояви інших захворювань, при їх виникненні слід зробити електрокардіограму. Але діагноз може підтвердитися при реєстрації кардіограми тільки в тому випадку, якщо аритмія носить постійний або стійкий характер. У разі підозри на аритмію пароксизмальної характеру проводять цілодобову реєстрацію електрокардіограми. Цей метод діагностики називають холтерівське моніторування. Він полягає в постійній реєстрації серцевого ритму за допомогою датчиків приєднаних до компактного приладу. Іноді в добовому режимі не вдається зафіксувати порушення.